Imágenes de Mario Tama / Getty
La espirometría es un tipo de prueba de función pulmonar (PFT), un procedimiento no invasivo que proporciona información importante sobre el funcionamiento de los pulmones. Revela la cantidad y la rapidez con la que se mueve el aire a través de los pulmones a medida que usted respira en un tubo. La espirometría se usa para diagnosticar afecciones respiratorias como el asma y para monitorear enfermedades pulmonares para evaluar qué tan bien está funcionando el tratamiento.
A veces, la espirometría se realiza junto con otras PFT, según la información específica que esté buscando un médico (generalmente un neumólogo).
Ilustración de Emily Roberts, VerywellPropósito de la prueba
La espirometría mide aspectos clave de la función pulmonar (pulmón). La prueba puede jugar un papel importante en el diagnóstico y manejo de muchos problemas pulmonares.
Puede ayudar a distinguir entre enfermedades con síntomas similares y determinar si la condición es obstructiva (en la que la exhalación está alterada) y / o restrictiva (en la que la inhalación está alterada).
La espirometría rara vez se usa sola para diagnosticar una afección pulmonar. Por lo general, se combina con otros hallazgos, como un examen físico, una revisión del historial médico y pruebas por imágenes, para llegar a un diagnóstico.
Como parte de un panel de PFT, la espirometría se puede utilizar para ayudar a diagnosticar:
- Enfermedad Pulmonar Obstructiva Crónica (EPOC)
- Enfisema (un tipo de EPOC)
- Bronquiectasia (un tipo de EPOC)
- Bronquitis crónica (un tipo de EPOC)
- Asma
- Fibrosis pulmonar, incluida la fibrosis pulmonar idiopática
- Fibrosis quística
La espirometría también es útil para evaluar la progresión de la enfermedad (es decir, si está mejorando, empeorando o si permanece igual). Esto puede ayudar a determinar si un tratamiento está funcionando o debe modificarse.
La espirometría también se puede usar antes de la cirugía de cáncer de pulmón para predecir qué tan bien tolerará y manejará un paciente la operación una vez que se extirpe una parte o el lóbulo de un pulmón.
Riesgos y contraindicaciones
La espirometría es un procedimiento muy seguro, pero es posible que le falte el aire o se sienta un poco mareado mientras realiza las respiraciones rápidas y profundas que se requieren. También puede experimentar tos. Estos síntomas son normales y rara vez son motivo de preocupación.
Las personas con asma tienen un pequeño riesgo de sufrir un ataque de asma durante la espirometría. En tales casos, el esfuerzo puede causar problemas respiratorios repentinos y severos, aunque temporalmente.
Contraindicaciones
Las personas no deben someterse a una prueba de espirometría si:
- Tiene dolor en el pecho o ha tenido recientemente un ataque cardíaco o un derrame cerebral.
- Tiene un pulmón colapsado (neumotórax)
- Se sometió a una cirugía ocular reciente (la respiración profunda aumenta la presión ocular)
- Se sometió recientemente a una cirugía abdominal o de tórax.
- Tiene un aneurisma en el pecho, el abdomen o el cerebro.
- Tiene tuberculosis (TB)
- Tiene una infección respiratoria, como un resfriado o gripe.
Hay ciertas condiciones bajo las cuales una persona no puede respirar tan completa y profundamente, lo que podría socavar la precisión de la prueba. Si bien no son necesariamente contraindicaciones, es posible que se requiera una evaluación de un médico antes de que pueda continuar la prueba. Las condiciones incluyen:
- El embarazo
- Hinchazón de estómago
- Fatiga extrema
- Debilidad muscular general
Antes de la prueba
Conocer lo que implica una prueba de espirometría puede ayudarlo a prepararse y lograr los resultados más precisos.
Sincronización
Una prueba de espirometría suele tardar unos 45 minutos. Puede llevar más tiempo dependiendo de los tiempos de espera. Pregúntele a su médico si la prueba puede demorar más para que no tenga prisa ni llegue tarde a otras citas.
Localización
La espirometría generalmente se realiza en el consultorio de un neumólogo o en un hospital como procedimiento ambulatorio. Es posible que se requiera pasar la noche en el hospital si la prueba es parte de un procedimiento más extenso, como una cirugía de pulmón.
En la mayoría de los casos, la espirometría la realiza un técnico de función pulmonar o un terapeuta respiratorio.
Se encuentran disponibles máquinas de prueba de espirometría en el hogar, pero generalmente se recomiendan para el monitoreo supervisado por un médico de una afección pulmonar (ver a continuación).
Qué ponerse
Debido a que necesitará respirar profundamente, debe vestirse con ropa holgada que no restrinja su respiración. No use un cinturón o ropa que le quede ceñida alrededor de su pecho o cintura.
Alimentos, bebidas y medicamentos
Se requiere poca preparación antes de someterse a una prueba de espirometría. Sin embargo, su médico puede recomendarle que:
- Coma liviano: si su estómago está demasiado lleno, puede ser más difícil respirar profundamente y puede terminar vomitando.
- Evite el alcohol antes de la prueba: Es posible que no pueda respirar tan bien si tiene alcohol en su sistema.
- Compruebe que sus medicamentos no interfieran con la prueba: ciertos medicamentos pueden afectar la respiración, en particular los broncodilatadores inhalados. Evite los inhaladores de acción corta de seis a ocho horas antes de la prueba, a menos que realmente los necesite (informe cualquier uso al técnico una vez que llegue).
Costo y seguro médico
Si tiene seguro médico, una prueba de espirometría que se considere médicamente necesaria tendrá una cobertura del 80% al 100%, según los términos de su póliza y la cantidad de su deducible que haya alcanzado. También puede ser responsable de un copago o coseguro.
Dependiendo de su proveedor de seguro y condición médica, es posible que se necesite autorización previa.
Si no tiene seguro, el costo de su bolsillo para una prueba de espirometría puede oscilar entre $ 40 y $ 800, según el lugar donde viva y el tipo de instalación que utilice (p. Ej., Clínica pública, hospital o consultorio privado). ).
El costo promedio de la espirometría es de alrededor de $ 42, pero tenga en cuenta que esto no incluye la visita al consultorio, que podría agregar otros $ 25 a $ 100 (o más) al costo total.
Que traer
Aparte de su tarjeta de seguro, identificación y forma de pago (si es necesario), no debería necesitar traer nada en particular a una prueba de espirometría. Verifique con la oficina para asegurarse y para saber qué forma de pago se acepta.
Otras Consideraciones
Aquí hay algunas otras cosas que debe hacer antes de someterse a una prueba de espirometría para garantizar los resultados más precisos:
- Acuéstese lo suficientemente temprano para descansar lo suficiente.
- No fume durante al menos cuatro a seis horas antes de la prueba.
- Evite el ejercicio intenso o la actividad vigorosa al menos 30 minutos antes de la prueba.
Durante el examen
Aquí hay una descripción paso a paso de lo que es más probable que experimente durante una prueba de espirometría, teniendo en cuenta que puede haber diferencias en el equipo y en cómo operan ciertos profesionales. Hable con su médico con anticipación para evaluar mejor sus expectativas.
Prueba previa
Después de llegar a su cita, se registrará. Esto puede implicar completar formularios de consentimiento, fotocopiar su tarjeta de seguro para sus archivos y hacerse cargo de su copago si tiene uno.
Cuando lo llamen para su prueba, se le pedirá que vacíe su vejiga. Luego lo acompañarán a la sala donde se realizan las PFT. El técnico o el terapeuta respiratorio generalmente registrará su altura y peso, ya que estas medidas influirán en cómo se interpretan las pruebas.
Se le indicará que se afloje el cinturón, si lo lleva puesto, y que se quite la ropa o las joyas que le impidan respirar. Si usa dentadura postiza, se las dejará para la prueba.
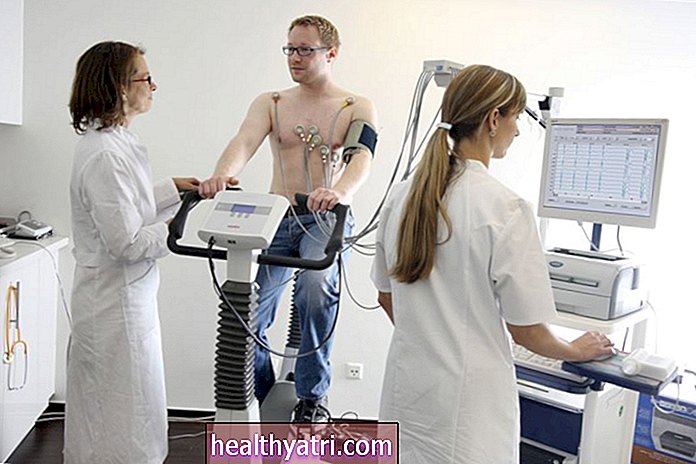
A lo largo de la prueba
Se le sentará en una silla para la prueba de espirometría y se le pedirá que se siente y respire normalmente para asentarse. Cuando esté listo, el técnico le colocará un clip en la nariz para que usted respire por la boca.
Lo más probable es que le den una boquilla en forma de tubo para respirar. Esto se conectará a un espirómetro, una máquina aproximadamente del tamaño de una impresora doméstica que mide la fuerza y el volumen de sus respiraciones. (Con menos frecuencia, existen dispositivos portátiles del tamaño de una cámara con boquilla y lectura digital).
El técnico le dará instrucciones específicas sobre cómo colocar sus labios alrededor de la boquilla para crear un sello hermético. Luego se le pedirá que respire lo más profundo y profundo posible y que sople dentro del tubo con tanta fuerza como pueda.
El espirómetro creará un gráfico que registra la velocidad y el volumen de su respiración. Para que se consideren precisas, las pruebas deben ser reproducibles (lo que significa que se obtienen los mismos resultados en cada sesión). Como tal, se le pedirá que repita la prueba un mínimo de tres veces.
Entre las cosas que pueden salir mal durante la prueba y que potencialmente pueden anular los resultados:
- La persona no creó un sello adecuado alrededor de la boquilla o colocó la lengua incorrectamente.
- La persona no entendió completamente las instrucciones, incluidos los preparativos previos a la prueba.
- Hubo tos durante la inhalación o la exhalación.
- La persona no pudo poner suficiente fuerza en las exhalaciones (a menudo porque algunas enfermedades causan empeoramiento del dolor con respiraciones fuertes).
- La boquilla estaba deformada o dañada.
Si hay signos de obstrucción respiratoria, se puede usar un broncodilatador de acción corta como el albuterol en una segunda ronda de pruebas para abrir las vías respiratorias y ver si los resultados mejoran.
Si se siente mareado o aturdido, o no puede dejar de toser, avísele al técnico. En la mayoría de los casos, todo lo que necesitará es un breve descanso para recuperarse.
Después de una prueba de espirometría, puede volver a sus actividades normales y usar cualquier medicamento que haya dejado de tomar.
Interpretación de resultados
Dado que los resultados de su prueba están disponibles de inmediato, es probable que su médico pueda revisarlos con usted en su cita.
La espirometría proporciona dos medidas importantes de la función pulmonar:
- Capacidad vital forzada (FVC), una medida de la cantidad de aire que puede expulsar de los pulmones con una respiración completa.
- Volumen espiratorio forzado (FEV1), la cantidad de aire que puede expulsar de los pulmones en un segundo
Las tres mediciones de FEV1 y las tres mediciones de FVC deben estar dentro de los 200 mililitros (ml) entre sí. Si no es así, la prueba no cumplirá con los criterios de reproducibilidad y es posible que el médico deba comenzar de nuevo.
Cuando el médico esté convencido de que los resultados de la prueba son válidos, la información se utilizará para determinar si la función pulmonar es normal o anormal. Para ello, solo se utilizarán los valores más altos de FEV1 y FVC. Todos los demás serán ignorados.
Los resultados anormales indican uno de tres posibles patrones de respiración:
- Obstructivo
- Restrictivo
- Una combinación de ambos
Enfermedad obstructiva
Una enfermedad pulmonar obstructiva es aquella en la que el daño a los pulmones y el estrechamiento de las vías respiratorias dificultan la exhalación y el vaciado de aire de los pulmones por completo. Se observa un patrón obstructivo en afecciones pulmonares como la EPOC y el asma.
Cuando las vías respiratorias están obstruidas, la cantidad de aire que puede exhalar en un segundo (FEV1) es menor de lo que se esperaría para alguien de su edad, altura y peso.
Debido a que su FEV1 es bajo con enfermedad obstructiva, la relación de FEV1 a FVC (relación FEV1 / FVC) también será menor que el promedio.
Enfermedad restrictiva
Un problema pulmonar restrictivo significa que los pulmones contienen muy poco aire y no transfieren oxígeno a la sangre. Las enfermedades restrictivas suelen ser el resultado de una afección que causa rigidez en los pulmones.
La enfermedad pulmonar restrictiva a veces se asocia con cirugía de tórax, obesidad, escoliosis (curvatura anormal de la columna), sarcoidosis (una enfermedad inflamatoria que causa crecimientos anormales en los tejidos) y esclerodermia (la acumulación anormal y no provocada de tejido cicatricial).
Un patrón restrictivo estará indicado por:
- Una FVC baja
- Una relación FEV1 / FVC normal (lo que significa que ambos valores disminuyen proporcionalmente)
Enfermedad obstructiva / restrictiva
Se puede observar una combinación de patrones respiratorios obstructivos y restrictivos cuando una persona tiene más de una enfermedad pulmonar, como fibrosis quística y asma o sarcoidosis en personas con EPOC.
Si tiene EPOC, los resultados de una prueba de espirometría después del uso de un broncodilatador pueden establecer qué tan grave es su enfermedad y si está progresando o no.
Si se somete a una segunda ronda de pruebas de espirometría con un broncodilatador y sus valores mejoraron en un 12% o más, su médico puede concluir con seguridad que tiene asma.
Hacer un seguimiento
Si los resultados de su prueba de espirometría no pueden proporcionar un diagnóstico definitivo o determinar si hay una enfermedad pulmonar obstructiva y / o restrictiva, su médico puede ordenar otras PFT, como pletismografía, para medir su capacidad pulmonar total.
Si se puede ofrecer un diagnóstico definitivo, el siguiente paso sería abordar las opciones de tratamiento y, en algunos casos, someterse a pruebas adicionales para caracterizar y estadificar la enfermedad.
Esto es especialmente cierto con el cáncer, que puede requerir una biopsia de pulmón para identificar el tipo de célula cancerosa, estudios de imágenes para determinar la extensión y el estadio de la enfermedad y pruebas genéticas para establecer si es elegible para ciertas inmunoterapias.
Otras enfermedades pulmonares pueden requerir investigaciones secundarias similares.
Espirometría domiciliaria
Una unidad de espirometría en el hogar, básicamente una versión reducida del tipo que se usa en entornos clínicos, puede ser útil bajo ciertas circunstancias con la supervisión de un médico.
Un dispositivo doméstico le permite monitorear regularmente las tendencias en sus patrones de respiración durante un período de tiempo para informar a su médico. Esta información puede ayudar a su médico a ajustar su tratamiento con mayor precisión de lo que es posible con una sola visita al consultorio.
(Tenga en cuenta que existe un tipo de espirómetro más simple llamado espirómetro incentivador que no proporciona mediciones de la función pulmonar. Es un dispositivo diseñado para ayudar a mantener limpios los pulmones después de la cirugía).
Entre las afecciones para las que su médico puede recomendar la monitorización domiciliaria:
- Un estudio de 2017 de Irán sugirió que la espirometría domiciliaria puede usarse para monitorear las complicaciones posteriores a la cirugía de trasplante de pulmón.
- Un estudio similar de 2013 publicado enEnsayos clínicos contemporáneosdescubrió que la espirometría domiciliaria puede ayudar a detectar disminuciones tempranas de la función pulmonar en personas con fibrosis quística, lo que permite un tratamiento más temprano, una reducción de la enfermedad, una disminución más lenta de la función pulmonar y una mejor calidad de vida.
En el lado negativo, la precisión de las unidades de espirometría doméstica puede variar según la marca. Los más baratos tienden a ser menos precisos, mientras que los recomendados a menudo pueden resultar inasequibles. Su médico puede recomendarle la unidad que mejor se adapte a su condición. Los espirómetros caseros a veces están cubiertos por el seguro, al menos en parte, si está médicamente indicado.
A algunos médicos también les preocupa que las unidades puedan utilizarse como sustitutos de las visitas médicas regulares o animar a las personas a modificar su tratamiento basándose en lecturas arbitrarias.
Utilice un espirómetro casero solo si su médico se lo recomienda. Asegúrese de comprender cómo usarlo correctamente y de seguir las instrucciones de su médico con respecto al informe preciso de los resultados y la programación de visitas de seguimiento.
Una palabra de Verywell
Si se ha sometido a una prueba de espirometría, pídale a su médico que le explique los hallazgos, lo que significan los números y si ha habido algún cambio en el valor desde su última visita. Educarse y ser su propio defensor lo coloca en la mejor posición para tomar decisiones informadas sobre su salud y sus opciones de tratamiento.