Ciudad de la esperanza / Jodi Cruz
Conclusiones clave
- Los avances en el trasplante de células de los islotes ahora permiten a los pacientes con diabetes tipo 1 vivir una vida libre de insulina.
- Las donaciones de órganos extienden y mejoran la calidad de vida de los destinatarios.
Jodi Cruz tenía 16 años cuando recibió por primera vez su diagnóstico de diabetes tipo 1. Debido a su condición, ha tenido que controlar su nivel de azúcar en sangre y tomar insulina varias veces al día durante años. Pero con el tiempo, controlar su afección se volvió cada vez más difícil, lo que provocó episodios de hipoglucemia y efectos a largo plazo.
En un esfuerzo por mejorar su condición, Cruz pasó 10 años contactando diferentes centros de investigación que ofrecen ensayos clínicos para tratamientos experimentales para la diabetes tipo 1. No fue hasta 2018 que encontró algún éxito. Una amiga le sugirió que se comunicara con City of Hope con respecto a un ensayo clínico que involucra el trasplante de células de los islotes. City of Hope, un centro de investigación médica líder con múltiples ubicaciones en California, está llevando a cabo un ensayo clínico que puede permitir a las personas con diabetes tipo 1 vivir una vida sin insulina.
Cruz fue el primero en participar en su nuevo ensayo clínico de trasplante de células de los islotes para pacientes con diabetes tipo 1.
Antes del trasplante
Cuando Cruz tuvo su hijo menor y tercero en 2005, experimentó una dificultad creciente para controlar su azúcar en sangre. Su bomba de insulina, que generalmente evitaba que su nivel de azúcar en sangre subiera demasiado, no siempre pudo prevenir episodios de niveles bajos de azúcar en sangre.
“Me medía el nivel de azúcar en la sangre a veces de ocho a diez veces al día”, le dice Cruz a Verywell. “A medida que fui creciendo, dejé de sentir los altibajos, lo que significaba que las personas que me rodeaban tendrían que conocer los síntomas. Llevaba una bolsita llena de Life Savers a todos los lugares a los que iba porque mi azúcar podía bajar en cualquier momento. Asustó a mis hijos y no quería presionarlos ".
Cruz también estaba empezando a experimentar rápidamente algunos de los efectos a largo plazo de la diabetes prolongada y mal controlada. “Me estaba poniendo neuropatía en los pies. Mi último embarazo fue de muy alto riesgo y mis riñones empezaron a fallar ”, dice Cruz. Temía no vivir para ver a sus tres hijos graduarse de la escuela o tener hijos propios. "En ese momento, comencé a postularme para todos los estudios que pude encontrar porque tenía la responsabilidad de ser su madre".
Cuando Cruz conoció a Fouad R. Kandeel, MD, PhD, el director del Programa de Trasplante de Células de los Islotes en City of Hope, le ofreció la opción de someterse a un trasplante tradicional de células de los islotes o ser la primera en participar en el nuevo islote de City of Hope. ensayo clínico de trasplante de células. Fue vista por primera vez en City of Hope en enero de 2019 y calificó para participar en el estudio en mayo de 2019. El 7 de julio de 2019, Cruz recibió su trasplante de células de los islotes.
¿Cómo funciona el trasplante de células de los islotes?
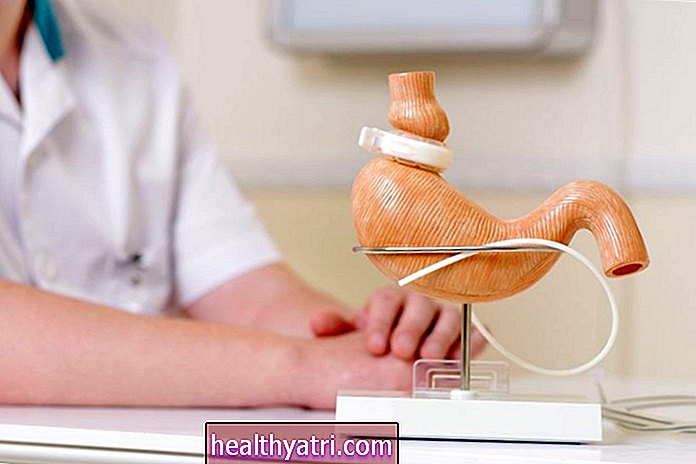
Las células de los islotes, ubicadas dentro del páncreas, son responsables de producir una variedad de hormonas, incluida la insulina.
Según Kandeel, las células de los islotes se extraen de un páncreas de un donante fallecido y se infunden directamente en el receptor a través de la vena porta del hígado. Las células de los islotes se incrustan en el hígado, donde pueden producir insulina en respuesta a los niveles de azúcar en sangre del cuerpo y asumir la función de las células de los islotes enfermas del receptor.
A diferencia de los trasplantes de órganos completos, la infusión de células de los islotes no requiere una cirugía mayor. Los receptores generalmente reciben solo una sedación ligera y, por lo general, pueden salir del hospital de uno a cinco días después del trasplante. Al igual que otros trasplantes de órganos, los receptores de trasplantes de islotes deben tomar medicamentos inmunosupresores (antirrechazo) para inhibir la capacidad del sistema inmunológico de atacar las células del donante.
Si tiene diabetes tipo 1, su páncreas no produce insulina o produce muy poca insulina. La insulina es una hormona que ayuda a que el azúcar en sangre ingrese a las células de su cuerpo, donde se puede utilizar como energía.
El trasplante de células de los islotes ha estado en desarrollo desde 1972, pero tradicionalmente no tenía una alta tasa de éxito a largo plazo, dice Kandeel. En 2000, investigadores de la Universidad de Edmonton en Canadá hicieron ajustes a los medicamentos de inmunosupresión utilizados para prevenir el rechazo de las células de los islotes donantes e informaron que varias personas con diabetes tipo 1 podían interrumpir el tratamiento con insulina durante al menos un año. Sin embargo, cinco años después del trasplante, menos del 10% de las personas seguían sin insulina.
City of Hope quería mejorar esas estadísticas, por lo que comenzaron el trasplante de células de los islotes en 2004, con la intención de mejorar el control del azúcar en sangre y aumentar la independencia de la insulina. El ajuste de los medicamentos utilizados para proteger los islotes antes y después del trasplante ha mejorado aún más los resultados. Sin embargo, los receptores todavía necesitan a menudo más de un trasplante para obtener suficientes células de los islotes para detener el tratamiento con insulina. Incluso entonces, los islotes trasplantados pueden dejar de funcionar con el tiempo.
Cruz fue el primer participante en un nuevo ensayo clínico que tiene como objetivo mejorar los resultados después de un trasplante de islote único mediante la administración de una hormona llamadagastrina.
La gastrina es una hormona intestinal natural presente en el páncreas durante su desarrollo en el embrión. Participa en la formación del páncreas normal. Después del nacimiento, también se secreta en el estómago para controlar la secreción de ácido del estómago. En los primeros ensayos clínicos, los pacientes diabéticos tratados con gastrina y otros factores de crecimiento requirieron menos insulina después de cuatro semanas de tratamiento con gastrina. El efecto duró más de 12 semanas después de suspender el tratamiento, lo que sugiere que la gastrina puede haber aumentado la cantidad de células que producen insulina.
Los resultados de laboratorio de los científicos de City of Hope y otros sugieren que el tratamiento de los islotes con gastrina puede ayudar a proteger las células del daño y puede aumentar la cantidad de células productoras de insulina y mejorar su funcionamiento.
City of Hope cuenta con la aprobación de la Administración de Drogas y Alimentos de los Estados Unidos (FDA) para realizar trasplantes de células de los islotes con gastrina en veinte pacientes. De las tres personas que han recibido trasplantes de células de los islotes bajo este protocolo hasta ahora, todas están libres de insulina hasta la fecha, incluido Cruz, que ha estado sin insulina durante un año y medio. Kandeel y su equipo se sienten alentados por estas observaciones iniciales y continúan reclutando pacientes del estudio en este ensayo para confirmar estos hallazgos.
Los investigadores de City of Hope creen que los pacientes que reciben gastrina requerirán menos células de los islotes por trasplante y menos procedimientos de trasplante de células de los islotes adicionales que los participantes tratados sin ella para estar libres de insulina.
Reunión con la familia del donante
Cuando Cruz se enteró por primera vez de que tenía un donante, recuerda haberle pedido al médico que le dijera más sobre quién era el donante. Todo lo que pudieron decirle fue que era un chico de 18 años de la costa este.
Cruz sintió emociones encontradas. "En ese momento, se supone que debes estar emocionado, pero yo tenía una hija de 18 años en casa", dice. "Pensé: 'Hay una madre ahí afuera que está sufriendo mucho.Mi gozo es su dolor. Como madre, me sentí demasiado cerca de casa ".
En la víspera de Navidad de 2019, Cruz recibió una carta de la familia de su donante. Se enteró de que su donante se llamaba Thomas Smoot. Se había graduado de la escuela secundaria menos de un mes antes de que un accidente prematuro le quitara la vida. “Cuando recibí la primera letra, perdí la calma porque el nombre de mi donante era Thomas y el nombre de mi hijo también es Thomas”, dice Cruz.
Mientras se correspondían, las dos familias descubrieron que tenían mucho más en común. "Había tantas cosas en las que estábamos unidos y ni siquiera nos conocíamos", dice Cruz. "Había tantas cosas con las que podía relacionarme".
Las familias hablaron de reunirse durante el Día de la Madre, pero cancelaron los planes debido a la pandemia de COVID-19. Las dos familias finalmente se conocieron a través de una videollamada el 10 de noviembre, que habría sido el vigésimo cumpleaños de Thomas. Cruz preparó el pastel Hershey, uno de los favoritos de Thomas, en honor al evento.
“Fue tan natural hablar con ellos”, dice Cruz. “Podía ver el dolor en sus ojos, pero me encantaba escuchar historias sobre él porque quiero honrarlo. Quería compartir todo lo que ha hecho por mí ".
Las familias esperan encontrarse en persona una vez que termine la pandemia.
Jodi Cruz, receptora de trasplante de células de los islotes
Esta es la verdadera libertad. El otro día me senté a comer. No lo pensé; Acabo de comer. Pensé que había olvidado algo y me di cuenta de que no estaba midiendo mi nivel de azúcar en sangre.
La madre de Thomas, Stephanie Planton, dice que nunca dudó si Thomas querría ser donante de órganos. "No pensé dos veces si él se opondría a ello porque así es como él también", le dice a Verywell.
Planton dice que decidir donar los órganos de Thomas también la ayudó a tener la sensación de crear algo positivo a partir de una situación difícil.
“Necesitaba y quería que saliera algo bueno de esto, y no quería que nadie más sintiera lo que yo estaba sintiendo”, dice Planton. “Era la mejor manera que conocía de tratar de asegurarme de que no hubiera otra madre o miembro de la familia que tendría que dejar ir a su hijo o ser querido antes de que usted esté listo. Incluso si una familia tuviera solo un par de días adicionales con sus seres queridos, yo lo llamaría éxito porque son un par de días adicionales que no habrían tenido de otra manera ".
Vida después del trasplante
Desde que recibió su trasplante de células de los islotes, Cruz ha podido vivir su vida libremente sin insulina. Ha podido dejar de preocuparse por las repentinas caídas de azúcar en sangre y el miedo a comer alimentos que no ha preparado. Incluso se ha entregado a la pizza, los sundaes de chocolate caliente e incluso su primer Twinkie, todos los alimentos que no podía comer antes de su trasplante.
“Esta es la verdadera libertad”, dice Cruz. “El otro día me senté a comer. No lo pensé; Acabo de comer. Pensé que había olvidado algo y me di cuenta de que no estaba midiendo mi nivel de azúcar en sangre ".
Cruz agrega que antes de su trasplante, evitaba las comidas compartidas por temor a enfermarse por comer alimentos que no había preparado. Ahora, puede deshacerse de ese miedo y participar. Viajar se ha vuelto más fácil ahora que ya no necesita tener en cuenta su insulina y agujas.
“Me encantaría poder hablar con donantes y receptores”, dice. "Dr. Kandeel quiere difundir el mensaje. Estoy listo en cualquier momento para contar mi historia y dar esperanza a alguien ".