El cáncer de cuello uterino puede sospecharse basándose en una prueba de Papanicolaou, que es una prueba de detección de rutina, y se diagnostica con una biopsia de cuello uterino. Según la Sociedad Estadounidense del Cáncer, las mujeres de entre 25 y 65 años deben someterse a una prueba de detección primaria del VPH o una combinación de una prueba de VPH y una prueba de Papanicolaou cada cinco años, o una prueba de Papanicolaou sola cada tres años.
Se pueden recomendar pruebas más frecuentes para aquellas personas con mayor riesgo o que hayan tenido resultados anormales en el pasado. Hay otras pruebas que también pueden identificar el cáncer de cuello uterino, particularmente en las etapas más avanzadas.
Muy bien
Autocomprobaciones
Los síntomas del cáncer de cuello uterino no suelen aparecer hasta que el cáncer ha progresado a una etapa bastante avanzada. El VPH, la causa más común de cáncer de cuello uterino, no suele causar síntomas, por lo que es tan importante que se realicen exámenes ginecológicos programados con regularidad.
Qué vigilar:
Sin embargo, hay algunas cosas que puede buscar. Tener en cuenta estos no le permitirá diagnosticar el cáncer de cuello uterino. Más bien, son simplemente señales de que debe consultar a un médico:
- Sangrado uterino anormal
- Verrugas genitales, que pueden ser elevadas, indoloras y del color de la piel (aunque las cepas del VPH responsables de las verrugas genitales no están relacionadas con el cáncer de cuello uterino)
- Aumento de la frecuencia urinaria
- Dolor pélvico, especialmente durante las relaciones sexuales.
- Secreción vaginal
Laboratorios y pruebas
Los cambios anormales en el cuello uterino generalmente se desarrollan durante varios años. Dado que las células del cuello uterino pasan por una serie de alteraciones antes de convertirse en células cancerosas, es posible detectar evidencia de VPH o cambios precancerosos con pruebas de diagnóstico.
Los dos métodos más simples incluyen:
Prueba de Papanicolaou
La prueba de Papanicolaou juega un papel vital en el diagnóstico del cáncer de cuello uterino, y es la forma en que la mayoría de las mujeres descubren que tienen displasia o cáncer de cuello uterino. Es una prueba simple que puede revelar anomalías del cuello uterino mucho antes de que se conviertan en cáncer.
Una prueba de Papanicolaou generalmente se realiza en una sala de examen durante un chequeo ginecológico de rutina. Durante una prueba de Papanicolaou, su médico extrae una pequeña cantidad de tejido del cuello uterino. Esto se hace frotando suavemente el cuello uterino con un cepillo pequeño (como una varita de rímel) o un hisopo de algodón.
Solo toma unos segundos recolectar una muestra. Algunas mujeres experimentan una leve sensación de calambres similar a los calambres menstruales después de esto, pero generalmente no hay dolor.
Las células se examinan con un microscopio y las células anormales se denominan displasia cervical.
La displasia cervical se clasifica de la siguiente manera:
- ASCUS (células atípicas de significado indeterminado) describe cualquier cambio que sea levemente anormal. La causa podría ser el resultado de cualquier cosa, desde una infección hasta el desarrollo de células precancerosas. ASCUS no es una indicación de displasia cervical hasta que se realicen más pruebas de confirmación.
- AGUS (células glandulares atípicas de significado indeterminado) se refiere a una anomalía en las células glandulares que producen moco. Aunque técnicamente no se clasifica como displasia cervical, AGUS puede ser una indicación de una condición grave subyacente. Los resultados de AGUS se consideran raros y ocurren en menos del 1% de todos los resultados de la prueba de Papanicolaou.
- LGSIL (lesión intraepitelial escamosa de bajo grado) significa que la prueba ha detectado displasia leve, es el hallazgo más común y, en la mayoría de los casos, desaparece por sí solo en dos años.
- HGSIL (lesión intraepitelial escamosa de alto grado) es una clasificación más grave que, si no se trata, podría conducir al desarrollo de cáncer de cuello uterino.
Si tiene una prueba de Papanicolaou anormal, es extremadamente importante que siga las recomendaciones de su médico, ya sea una colposcopia, una biopsia de cuello uterino o una prueba de Papanicolaou repetida en un año.
Prueba de VPH
La prueba del VPH es otra prueba importante que se puede realizar sola o al mismo tiempo que una prueba de Papanicolaou. Si solo se ha realizado una prueba de Papanicolaou y es anormal, a menudo se puede realizar una prueba de VPH en la misma muestra. La muestra recolectada se envía a un laboratorio para identificar el virus.
Si bien hay más de 100 cepas del virus, no todas causan cáncer. Alrededor del 70% de los cánceres de cuello uterino son causados por el VPH 16 y el VPH 18, y otro 20% de los cánceres de cuello uterino están relacionados con la infección por los VPH 31, 33, 34, 45, 52 y 58. Virus del VPH adicionales que tienen relacionados con el cáncer incluyen el VPH 35, 39, 51, 56, 59, 66 y 68.
Procedimientos
Si su prueba de Papanicolaou revela anomalías cervicales, se puede programar una colposcopia, que es un examen en el consultorio que le permite al médico ver el cuello uterino más de cerca con un colposcopio, un instrumento iluminado que magnifica el cuello uterino. Se coloca fuera de la vagina durante el examen. Las imágenes que se ven con el colposcopio se pueden proyectar en una pantalla para obtener una vista más detallada y una planificación de la biopsia.
Un médico puede realizar una biopsia durante este examen, o quizás por separado, para que un patólogo pueda examinar una muestra de tejido cervical.
Biopsia por punción
Durante la colposcopia, el médico puede realizar una biopsia de cuello uterino según lo que se encuentre durante el examen, lo que implica extraer una pequeña cantidad de tejido cervical para examinarlo con un microscopio.
La mayoría de las veces se trata de una biopsia con sacabocados, en la que el médico extrae una pequeña muestra de tejido con un dispositivo similar a un sacabocados. El médico tarda solo unos segundos en recolectar una muestra de tejido y el malestar es fugaz. Dependiendo de los hallazgos durante la colposcopia, es posible que se realicen biopsias en algunas áreas del cuello uterino.
Las células anormales que se encuentran durante una colposcopia y una biopsia pueden describirse como neoplasia intraepitelial cervical (NIC).
Legrado endocervical
El legrado endocervical (CEC) es otro tipo de biopsia cervical que se puede realizar durante un examen de colposcopia. Durante una CEC, el médico utiliza un cepillo pequeño para extraer tejido del canal endocervical, el pasaje estrecho a través del cuello uterino. Al igual que con una biopsia por punción, un patólogo examina el tejido.
Un ECC puede ser moderadamente doloroso, como fuertes calambres menstruales.
Antes de llegar para el procedimiento, se le pedirá que haga una serie de cosas. Entre ellos:
- Evite tomar aspirina o anticoagulantes antes del procedimiento.
- No se duche ni use tampones durante al menos tres días antes del procedimiento.
- Evite las relaciones sexuales durante al menos tres días antes del procedimiento.
Las mujeres pueden esperar experimentar síntomas leves en los días posteriores al procedimiento, que incluyen dolor y calambres localizados. Un analgésico de venta libre generalmente puede ayudar a aliviar algunas de las molestias.
Además del dolor, puede haber sangrado vaginal o una secreción oscura, así que asegúrese de usar una toalla sanitaria. Deberá limitar sus actividades durante uno o dos días y evitar las relaciones sexuales, los tampones o las duchas vaginales hasta que haya sanado por completo.
Biopsia de cono
En ocasiones, es necesario realizar una biopsia más grande para diagnosticar el cáncer de cuello uterino o extraer tejido para que no se vuelva canceroso. En estos casos, se puede realizar una biopsia en cono.
Durante una biopsia de cono, se extrae un trozo de tejido en forma de cono. Este procedimiento se realiza bajo anestesia general. También se usa una biopsia de cono para extraer tejido precanceroso del cuello uterino.
Es posible que experimente dolor o sangrado durante unos días después del procedimiento. Si bien no es común, después de una biopsia de cono, algunas mujeres experimentan dolor menstrual, disminución de la fertilidad o un cuello uterino incompetente, lo que puede provocar un parto prematuro si queda embarazada.
Hable de estas preocupaciones y riesgos con su médico, ya que el alcance de estos efectos está relacionado con la ubicación exacta y el tamaño de su biopsia, así como con qué tan bien se recupera.
LEEP
Un tipo específico de biopsia de cono llamado procedimiento de escisión electroquirúrgica con asa (LEEP) es un procedimiento que se realiza con anestesia local para extraer tejido del cuello uterino. Un LEEP utiliza un asa de alambre con carga eléctrica para extraer una muestra de tejido. Este método se usa más comúnmente para tratar la displasia de cuello uterino de alto grado que para diagnosticar el cáncer de cuello uterino.
Al igual que con una biopsia de cono, las mujeres pueden experimentar dolor y sangrado durante unos días después de un procedimiento LEEP. También puede tener consecuencias a largo plazo, como dolor menstrual, disminución de la fertilidad o incompetencia del cuello uterino.
Etapas
Una vez que se obtienen los resultados de la biopsia, se puede descartar o diagnosticar el cáncer de cuello uterino. Si se hace un diagnóstico de cáncer de cuello uterino, el siguiente paso es determinar la etapa del cáncer de cuello uterino. Hay cuatro etapas del cáncer de cuello uterino, cada una de las cuales representa qué tan avanzado se ha diseminado el cáncer.
¿Qué es el cáncer en estadio 0?
El estadio 0 no es un estadio oficial del cáncer; se usa informalmente para describir hallazgos no invasivos (carcinoma in situ), basado en una biopsia; cualquier estadio más allá del estadio 0 se considera invasivo. Ha habido mucho debate sobre si se trata realmente de cáncer o de un estadio precanceroso.
Etapa I
Los tumores en estadio I generalmente solo se ven con un microscopio, pero en el estadio avanzado I, el cáncer se puede ver sin un microscopio. Las células cancerosas han invadido el cuello uterino y las células ya no están solo en la superficie. Esta etapa se desglosa en:
Etapa IA: esta es la etapa más temprana del cáncer de cuello uterino invasivo. El cáncer aún no se puede visualizar a simple vista y solo se puede identificar bajo el microscopio. Esta etapa se desglosa además por tamaño en:
- Estadio IA1: el área de invasión no tiene más de 3 mm de profundidad.
- Estadio IA2: el área de invasión tiene más de 3 mm pero no más de 5 mm de profundidad.
Estadio IB: en el estadio IB, la invasión es mayor de 5 mm de profundidad, pero aún se limita al cuello uterino.
- Estadio IB1: el cáncer es más profundo de 5 mm pero no más de 2 cm de tamaño.
- Estadio IB2: el cáncer mide al menos 2 cm, pero no más de 4 cm.
- Estadio IB3: el cáncer mide al menos 4 cm y se limita al cuello uterino.
Estadio II
Los tumores en estadio II se han diseminado más allá del cuello uterino.
Estadio IIA: estos cánceres se han diseminado más allá del cuello uterino hasta los dos tercios superiores de la vagina, pero no se han diseminado alrededor del útero. Esto se desglosa además por tamaño en:
- Estadio IIA1: el tumor se puede ver sin un microscopio, pero no mide más de 4 cm.
- Estadio IIA2: el tumor se puede ver sin un microscopio y mide más de 4 cm.
Estadio IIB: el cáncer se ha diseminado a los tejidos alrededor del útero y los dos tercios superiores de la vagina, pero no a la pared pélvica.
Estadio III
En el estadio III, el cáncer de cuello uterino se ha diseminado más allá del útero hasta el tercio inferior de la vagina y / o se ha extendido a la pared pélvica. El cáncer puede estar bloqueando los uréteres (conductos que transportan la orina desde los riñones hasta la vejiga) y puede o no afectar los ganglios linfáticos cercanos.
- Estadio IIIA: es posible que el cáncer se haya diseminado al tercio inferior de la vagina, pero no a las paredes de la pelvis. No se ha propagado a los ganglios linfáticos cercanos.
- Estadio IIIB: IIIB El cáncer se extiende a la pared pélvica y / o causa hidronefrosis o insuficiencia renal (a menos que se sepa que se debe a otra causa).
- Estadio IIIC: el cáncer afecta los ganglios linfáticos pélvicos o paraaórticos (los que rodean la aorta abdominal), incluidas las micrometástasis, independientemente del tamaño y la extensión del tumor.
- Estadio IIIC1: el cáncer implica metástasis en los ganglios linfáticos pélvicos.
- Estadio IIIC2: el cáncer implica metástasis en los ganglios linfáticos paraaórticos.
Estadio IV
En el estadio IV, el cáncer se disemina más allá de las regiones adyacentes a otras áreas del cuerpo.
- Etapa IVA: estos cánceres se han diseminado de modo que han invadido la vejiga o el recto o ambos (se han diseminado a los órganos pélvicos adyacentes).
- Estadio IVB: estos cánceres se han diseminado a regiones distantes del cuerpo, por ejemplo, ganglios linfáticos en una región distante del cuerpo, los pulmones, el hígado o los huesos.
Muy bien
Imagen
El cáncer de cuello uterino que se disemina se considera cáncer metastásico. Las pruebas de imágenes pueden ayudar a identificar áreas de metástasis.
En general, las pruebas de imagen se utilizan para la estadificación. Por lo tanto, si le extirpan el cáncer de cuello uterino no invasivo y no hay signos o síntomas de metástasis, es probable que estas pruebas no sean necesarias. Si su médico sospecha diseminación local o metástasis a distancia (debido a sus síntomas o la apariencia del tumor en el examen físico o bajo un microscopio), entonces se utilizarán pruebas de imagen para evaluar las regiones del cuerpo que le preocupan.
Pruebas de imágenes comunes
- Ecografía: una ecografía puede observar el cuello uterino, la vejiga y toda la región pélvica para determinar la causa de los síntomas. También se puede usar para ver otras áreas del cuerpo si existe una preocupación por la metástasis.
- Radiografía: una radiografía, como una radiografía de tórax, puede identificar el cáncer de cuello uterino metastásico que se ha diseminado a los pulmones o las costillas, por ejemplo. En raras ocasiones, una anomalía observada en una radiografía de rutina podría ser el primer signo de cáncer de cuello uterino metastásico.
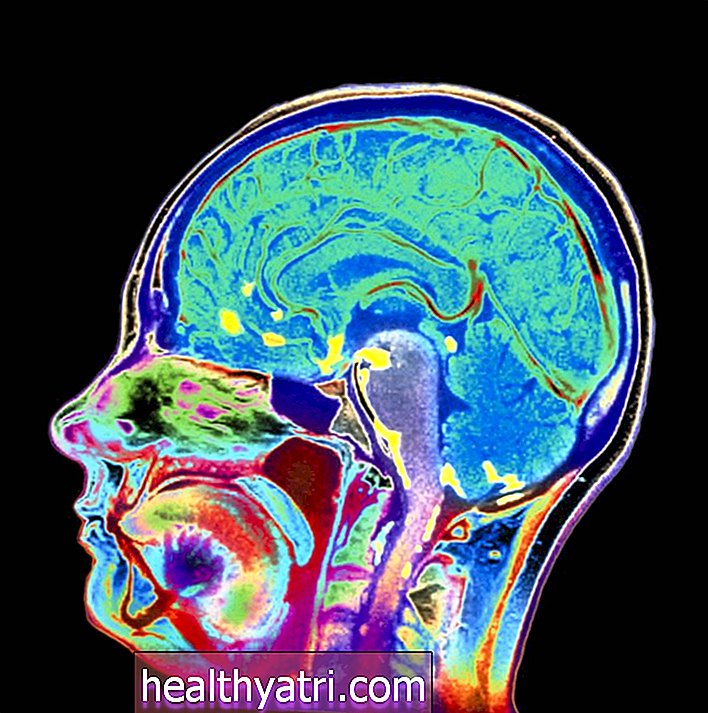
- Resonancia magnética: se puede utilizar una resonancia magnética para visualizar el área del cuello uterino y la pelvis. Una resonancia magnética es especialmente útil para evaluar la columna y la médula espinal, donde se puede diseminar el cáncer de cuello uterino en etapa tardía.
- Tomografía computarizada: una tomografía computarizada, como una resonancia magnética, puede visualizar el área del cuello uterino y la pelvis, así como otras regiones del cuerpo donde el cáncer de cuello uterino podría haber hecho metástasis.
- Tomografía por emisión de positrones: una exploración por TEP es una prueba funcional que muestra áreas donde hay un crecimiento activo de un tumor. Esto es particularmente útil cuando se trata de evaluar los ganglios linfáticos, los pulmones y el hígado.
Diagnósticos diferenciales
Existen algunas otras afecciones que inicialmente pueden parecer similares al cáncer de cuello uterino o la infección por VPH.Su médico puede sospecharlos inicialmente, pero las pruebas los descartarán rápidamente.
- Cáncer de endometrio: el cáncer de endometrio es el cáncer de útero. El cuello uterino es el pasaje entre la vagina y el útero, por lo que, a veces, las dos enfermedades pueden parecer similares si cualquiera de las dos se ha extendido a la otra ubicación. En general, una biopsia es un buen método para distinguir entre los dos.
- Cáncer de vagina: el cáncer de vagina no es común, pero debido a que la vagina está muy unida al cuello uterino, las condiciones pueden parecer similares. Sin embargo, al igual que con el cáncer de endometrio, una biopsia puede diferenciar entre estos tipos de cáncer.
-is-used.jpg)