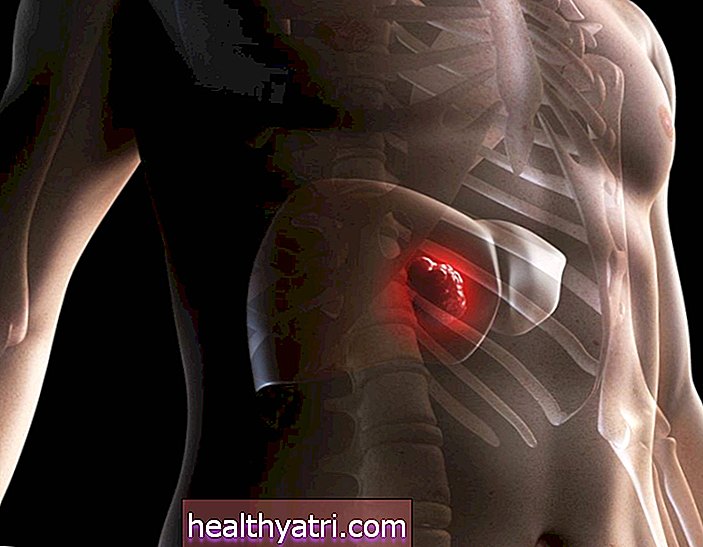
Los quistes ováricos son sacos llenos de líquido que se desarrollan dentro y sobre los ovarios. Pueden afectar a mujeres de todas las edades y, por lo general, son benignas. En las mujeres premenopáusicas, es menos probable que los quistes ováricos sean cancerosos y es más probable que sean el resultado de una ovulación normal y otras causas. En las mujeres posmenopáusicas, es algo más probable que los nuevos crecimientos sean cancerosos; aun así, la gran mayoría de los quistes serán benignos.
Si se sospecha de cáncer de ovario, el médico realizará una serie de pruebas, que incluyen un examen pélvico, una ecografía transvaginal y análisis de sangre. Si se diagnostica cáncer, comúnmente se realiza una cirugía para extirpar el tumor. El tratamiento también puede incluir quimioterapia, terapia hormonal, radioterapia y terapias dirigidas más nuevas.
2:12Comprensión de los síntomas, las etapas y el tratamiento del cáncer de ovario
Tipos de quistes ováricos
En la mayoría de las mujeres, el cáncer es una causa poco común de un quiste ovárico. Hay muchas otras posibles explicaciones, especialmente si es premenopáusica. El riesgo de cáncer de ovario tiende a aumentar con la edad, y la mayoría de los casos ocurren después de la menopausia.
Las causas comunes de quistes ováricos en mujeres premenopáusicas son:
- Ovulación: se puede desarrollar un "quiste funcional" cuando un folículo no se rompe y libera un óvulo durante la ovulación. También puede desarrollarse a medida que se forma el cuerpo lúteo después de la ovulación. Estos quistes son comunes y benignos y, por lo general, se resuelven por sí solos sin tratamiento.
- Quistes dermoides: también conocidos como teratomas, estos quistes se observan con mayor frecuencia en mujeres de entre 20 y 40 años y se producen cuando las células de la piel del feto quedan atrapadas en los tejidos ováricos. La gran mayoría son benignos.
- Embarazo: un quiste ovárico puede desarrollarse al principio del embarazo hasta que la placenta esté completamente formada. En algunos casos, el quiste benigno puede persistir hasta más tarde en el embarazo.
- Infección pélvica grave: los quistes ováricos que se desarrollan durante una infección pélvica grave son causados por la acumulación de pus en el tejido ovárico. Es posible que se necesite un ciclo de antibióticos para resolver la infección.
- Síndrome de ovario poliquístico (SOP): el SOP es un trastorno hormonal que comúnmente afecta a las mujeres en edad reproductiva. Provoca el agrandamiento de los ovarios y la formación de múltiples quistes en los bordes externos.
- Endometriosis: la endometriosis es un trastorno en el que el revestimiento del útero (endometrio) se extiende más allá del útero. A menudo provoca la formación de quistes llamados endometriomas (también conocidos como "quistes de chocolate").
- Crecimientos no cancerosos: estos incluyen fibromas compuestos por tejido conectivo y cistoadenomas llenos de líquido que se forman en la parte exterior de los ovarios y pueden volverse bastante grandes.
- Cáncer de ovario: en mujeres premenopáusicas, menos del 1% de los nuevos crecimientos en un ovario o dentro de un ovario resultarán cancerosos.
El panorama es ligeramente diferente para las mujeres posmenopáusicas. Las causas comunes de quistes ováricos en mujeres posmenopáusicas incluyen:
- Lesiones quísticas: los quistes ováricos de menos de 1 centímetro (0,4 pulgadas) de tamaño son comunes en mujeres posmenopáusicas, la gran mayoría de los cuales serán benignos.
- Acumulación de líquido intrauterino: este es un fenómeno común en mujeres posmenopáusicas tardías, que puede desencadenar inflamación de los ovarios junto con la formación de quistes ováricos.
- Cáncer de ovario: alrededor del 90% de los cánceres de ovario ocurren en mujeres mayores de 45 años y el 80% ocurren en mujeres mayores de 50 años. La gran mayoría se diagnostica entre las edades de 60 a 64 años.
A pesar de la mayor incidencia de cáncer de ovario en mujeres posmenopáusicas, el riesgo de por vida sigue siendo relativamente bajo, y afecta a una de cada 327 mujeres (0,3%) de 60 años y a una de 283 mujeres (0,4%) de 80 años.
Factores de riesgo
Hay características de un quiste ovárico que lo hacen más propenso a ser canceroso, así como factores de riesgo que pueden aumentar las probabilidades de que una mujer padezca una neoplasia maligna.
El cáncer de ovario es más probable en mujeres con:
- Antecedentes familiares de cáncer de ovario, gastrointestinal o de mama, especialmente parientes de primer grado (como padres o hermanos) que desarrollaron cáncer a una edad temprana.
- Antecedentes de cáncer de mama o gastrointestinal.
- Una predisposición genética para el cáncer de ovario (como lo indican las mutaciones de los genes BRCA1 y BRCA2) en quienes el riesgo de por vida de cáncer de ovario está entre el 10% y el 60%.
- Un quiste ovárico de más de 5 centímetros (2 pulgadas) de forma irregular o con áreas sólidas
- Múltiples quistes en ambos ovarios
- Ascitis (acumulación de líquido en la pelvis o el abdomen)
La edad también influye, pero no excluye a las mujeres premenopáusicas, de las cuales una de cada 870 (0,1%) tiene riesgo de cáncer.
Los quistes ováricos anormales se conocen comúnmente comoquistes patológicosen informes de laboratorio. Esto no significa que el quiste sea canceroso, sino simplemente que es inusual en su forma, tamaño o consistencia. La mayoría de los quistes patológicos son benignos.
Síntomas
Los síntomas por sí solos no pueden predecir si un quiste ovárico es canceroso o benigno. Muchas mujeres con cáncer de ovario experimentarán pocos o ningún síntoma, especialmente en las primeras etapas. Si hay síntomas, a menudo no son específicos y se atribuyen fácilmente a otras afecciones menos graves.
Las mujeres con cáncer de ovario a menudo tendrán síntomas abdominales vagos, que incluyen:
- Distensión abdominal persistente
- Una sensación persistente de plenitud.
- Pérdida de apetito
- Dolor pélvico o abdominal
- Una mayor necesidad de orinar
Donde estos síntomas cobran cada vez más relevancia es en mujeres mayores de 50 años.El desarrollo de estos síntomas en mujeres posmenopáusicas, junto con un historial familiar significativo de cáncer de mama o de ovario, indica claramente la necesidad de realizar más pruebas.
Diagnóstico
La mayoría de los quistes ováricos se encuentran durante un examen pélvico anual. Si se encuentra uno y se sospecha cáncer de ovario, el médico comenzará el diagnóstico revisando su historial familiar, historial médico, síntomas y factores de riesgo.
La evaluación también puede incluir un examen rectovaginal en el que se inserta un dedo en la vagina y otro en el recto para tener una mejor idea del tamaño y la consistencia del quiste.
Las mujeres con alto riesgo de cáncer de ovario o con un examen pélvico anormal comúnmente se someterán a una batería de pruebas mínimamente invasivas, que incluyen:
- Ecografía transvaginal: implica la inserción de un dispositivo similar a una varita en la vagina que puede obtener imágenes de los tejidos mediante ondas sonoras. Es la forma más eficaz de obtener imágenes y caracterizar los quistes ováricos.
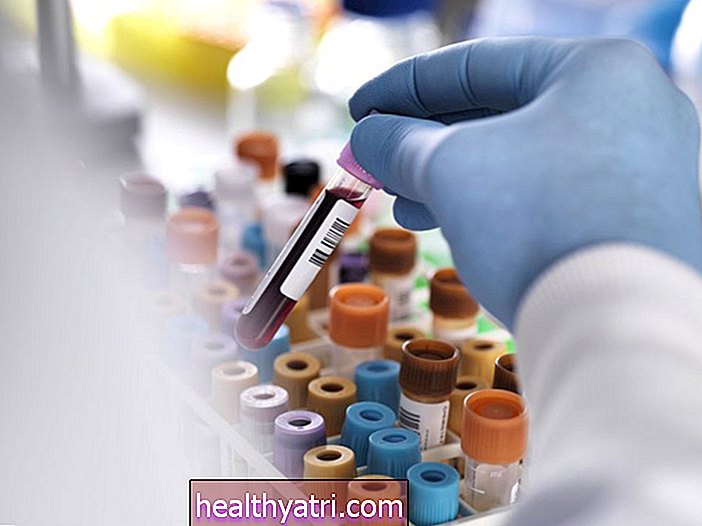
- Prueba CA-125: esta prueba de sangre mide el nivel de una proteína llamada CA-125 que es secretada por las células de cáncer de ovario. Si bien es útil para respaldar el diagnóstico de cáncer en mujeres de alto riesgo, los niveles de CA-125 también se pueden aumentar durante la menstruación, en mujeres con fibromas uterinos o con otros tipos de cáncer (como cáncer de endometrio y peritoneal).
- Imágenes por resonancia magnética (IRM): esta tecnología de imágenes utiliza potentes ondas magnéticas y de radio para crear imágenes muy detalladas de tejidos blandos y puede ayudar a caracterizar mejor la estructura de un quiste ovárico.
Las tomografías computarizadas (TC) tienden a ser menos sensibles que las resonancias magnéticas y menos útiles en el diagnóstico inicial de cáncer de ovario. De manera similar, los análisis de sangre que se usan comúnmente para diagnosticar otras formas de cáncer, como el antígeno carcinoembrionario (CEA) y el antígeno del cáncer 72-4 (CA72-4), son menos útiles en mujeres con cáncer de ovario.
Para confirmar un diagnóstico de cáncer, el médico realizará una biopsia en la que se extrae una muestra de tejido del quiste para su evaluación en el laboratorio. Hay varios tipos de biopsia que puede utilizar un médico:
- Aspiración con aguja fina (FNA): implica la inserción de una aguja de calibre 21 a 25 a través de la piel y dentro del quiste para extraer una pequeña muestra de células.
- Biopsia con aguja gruesa: utiliza una aguja más grande para extraer un cilindro de tejido de aproximadamente 1/2 pulgada de largo y 1/8 de pulgada de diámetro.
En algunos casos, se puede realizar una muestra de tejido durante una laparoscopia pélvica, un procedimiento mínimamente invasivo en el que se inserta un endoscopio estrecho a través de una pequeña incisión en el abdomen para ver los órganos reproductores.
Estos procedimientos no solo son fundamentales para el diagnóstico de cáncer de ovario, sino que también pueden ayudar a evitar cirugías innecesarias hasta que se diagnostique definitivamente la malignidad.
En los Estados Unidos, alrededor del 5% y el 10% de las mujeres se someterán a una evaluación quirúrgica de un quiste ovárico. De estas pruebas, del 13% al 21% de las investigaciones revelarán cáncer.
Tratamiento
La mayoría de las mujeres diagnosticadas con cáncer de ovario se someterán a algún tipo de cirugía para extirpar el tumor. Según el tipo y la etapa del cáncer de ovario involucrado, se pueden recomendar otras formas de tratamiento, ya sea antes o después de la cirugía (o ambos).
Cirugía
El objetivo principal de la cirugía del cáncer de ovario es extirpar la mayor cantidad posible de tumor, lo que se conoce como citorreducción. Esto puede implicar la extirpación de tejido cercano, incluidas partes del colon, intestino delgado, vejiga, hígado, bazo, vejiga o páncreas.
Muchas mujeres con cáncer de ovario se someterán a una histerectomía con salpingooforectomía bilateral en la que se extirpan quirúrgicamente el útero, ambos ovarios y ambas trompas de Falopio.
Si el cáncer se limita a un ovario, el ovario no afectado y las trompas de Falopio pueden conservarse en mujeres que deseen tener hijos.
Quimioterapia
Después de la cirugía, la quimioterapia agresiva es el pilar del tratamiento para la mayoría de las mujeres. Esto generalmente implica una combinación de medicamentos compuestos por un agente a base de platino como cisplatino o carboplatino y otro tipo de medicamento llamado taxano, que incluye Taxol (paclitaxel) y Taxotere (docetaxel).
Se pueden agregar otros medicamentos a la quimioterapia. El tratamiento generalmente se administra por vía intravenosa (en una vena) cada tres o cuatro semanas durante tres a seis ciclos.
Terapia dirigida
Las terapias dirigidas ayudan a matar las células cancerosas pero causan un daño mínimo a los tejidos normales. A menudo se incorporan a la quimioterapia. Las opciones incluyen:
- Avastin (bevacizumab), que puede encoger o ralentizar el crecimiento de un tumor al prevenir la formación de nuevas células sanguíneas que las nutren.
- Inhibidores de PARP como Lynparza (olaparib), Rubraca (rucaparib) y Zejula (niraparib) que se utilizan normalmente para el cáncer de ovario avanzado
Terapia hormonal
La terapia hormonal puede tratar ciertos tipos de cáncer de ovario o prevenir su recurrencia. Estos incluyen hormonas y medicamentos que bloquean la acción del estrógeno, una hormona femenina que puede influir en el crecimiento de ciertos cánceres. Las opciones incluyen:
- Hormona luteinizante (LH), que reduce los niveles de estrógeno en mujeres premenopáusicas
- Inhibidores de la aromatasa como Femara (letrozol) y Aromasin (exemestano) que reducen los niveles de estrógeno en mujeres posmenopáusicas
- Tamoxifeno, un fármaco que se usa con más frecuencia en el cáncer de mama sensible a las hormonas, pero que puede ser útil en ciertos cánceres de ovario avanzados
Radiación
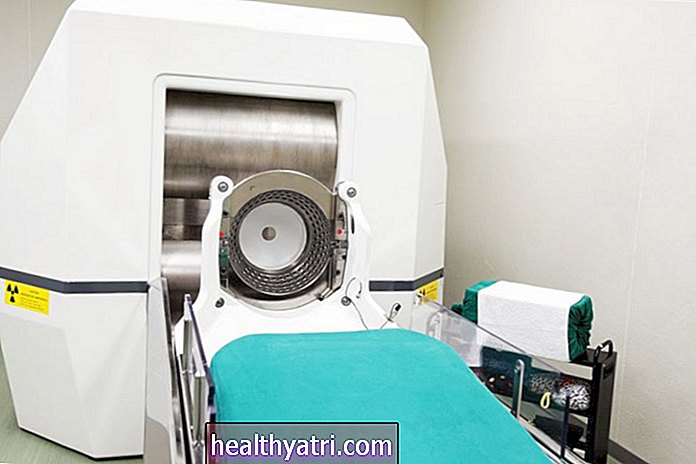
La radioterapia se usa con menos frecuencia para tratar un tumor ovárico primario y se usa con más frecuencia para tratar áreas donde el cáncer ha hecho metástasis (diseminación). Por lo general, esto implica la radioterapia de haz externo (EBRT) en la que un haz estrecho de radiación de rayos X ionizante se dirige a los tejidos cancerosos cada tres o cuatro días durante varias semanas.
La braquiterapia, que implica la implantación de semillas radiactivas en tumores, rara vez se usa para tratar el cáncer de ovario.
Pronóstico
Según el tipo y la etapa del cáncer involucrado, los médicos generalmente pueden predecir el pronóstico a largo plazo de una mujer. Esto se basa de manera estándar en las tasas de supervivencia a cinco años, que estiman el porcentaje de mujeres que viviránpor lo menoscinco años después del diagnóstico.
Los pronósticos se diferencian en gran medida por si el tumor es localizado, regional (tejidos cercanos afectados) o distante (metastatizado).
Según la Sociedad Estadounidense del Cáncer, la tasa de supervivencia actual a cinco años para las mujeres con cáncer de ovario es:
- Localizado: 92%
- Regional: 76%
- Distante: 30%
El resultado de la cirugía también influye en las tasas de supervivencia. Las mujeres cuyo tumor de ovario se ha reducido de forma óptima tienen un mejor pronóstico que las mujeres en las que quedan tejidos tumorales.
Una palabra de Verywell
Por muy aterrador que pueda ser escuchar que tiene un quiste ovárico o, incluso más específicamente, unpatológicoquiste ovárico: tenga en cuenta que la mayoría son benignos. Aun así, es importante controlar cualquier crecimiento anormal y controlarlo regularmente en el caso poco probable de que se vuelva canceroso.
Incluso si un quiste resulta ser maligno, el diagnóstico temprano casi invariablemente confiere tratamientos más simples y mejores resultados. Es probable que las terapias en constante mejora prolonguen los tiempos de supervivencia en los próximos años, incluso entre las mujeres con cáncer de ovario avanzado.